侠医DRG医保付费管理系统是专为医疗机构打造的医保支付改革解决方案。系统基于国家医保局CHS-DRG分组方案,通过AI智能分组算法,对住院病例进行精准分组,实现医保费用的合理控制和医疗质量的持续提升,帮助医院适应医保支付方式改革,实现精细化管理。
系统覆盖DRG业务全流程,包括病案首页质控、智能分组、费用监控、盈亏分析、医生端助手、医保结算等功能。通过事前预警、事中控制、事后分析的全流程管理机制,帮助医院优化诊疗路径,控制医疗成本,提高医保结算准确率,减少医保拒付和扣款风险。
系统支持与HIS、EMR、病案系统深度集成,提供医生端助手嵌入医生工作站,实时提醒入组情况和费用风险。通过多维度数据分析(全院、科室、医生、病组等),为医院管理者提供决策支持,助力医院实现医保费用可控、医疗质量提升、运营效率优化的三重目标。

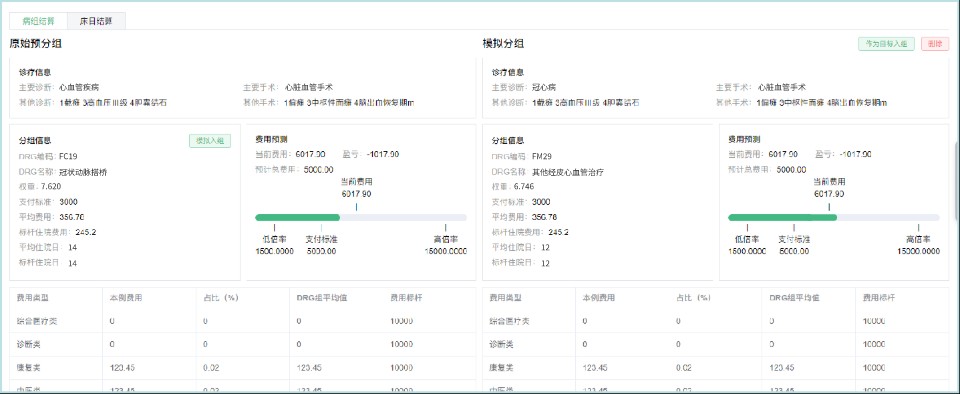
基于国家医保局CHS-DRG分组方案,采用AI算法实现病案智能分组,分组准确率达95%以上,支持在院预分组、模拟分组,提前预测DRG组别和费用标准
嵌入HIS/EMR医生工作站,实时提醒医生患者入组情况、费用消耗进度、超支风险预警,支持模拟分组和诊疗路径优化建议
覆盖病案在院、出院、归档全流程监控,实时查看患者费用结构、药品耗材占比、检验检查占比等关键指标,及时发现异常
提供全院、科室、医生、病组、CMI、权重、DRG、MDC等多维度数据分析,盈亏分析、效率分析、质量分析,支撑精细化管理决策

使用前:超支病例占比18%,医保扣款年超百万元,病历首页填写错误率9%,影响DRG分组准确性
使用后:预分组提示超支风险,超支率降至,年减少扣款数百万元,自动校验诊断编码匹配度,病历合格率大幅度提高
使用前:平均住院日7.2天,床位周转率65%,违规扣款严重,有医院达到医保结算额4.5%+
使用后:临床路径自动匹配DRG组别,平均住院日缩短至5.8天,床位周转率提升22%,实时预警高编高靠行为,违规扣款率大幅度下降
智能校验病案首页填写完整性、诊断编码规范性、手术操作编码准确性,提高病案质量和入组准确率。
基于CHS-DRG分组方案,采用AI算法实现病案智能分组,支持预分组、模拟分组,分组准确率达95%以上。
实时监控患者费用消耗进度,超支风险预警,费用结构分析,帮助医生合理控制医疗费用。
嵌入医生工作站,实时展示患者DRG信息,诊疗建议,帮助医生在保证质量前提下控制费用。
按科室、医生、病组进行盈亏分析,找出超支病组和亏损原因,为管理决策提供数据支撑。
提供CMI、权重、时间消耗指数、费用消耗指数等多维度指标分析,全面评估医院DRG运行水平。
帮助大型综合医院应对DRG付费改革,实现医保费用精准管控,提升病案质量和入组准确率。
针对专科医院特点,优化专科病组管理,提高特色专科的CMI值和运营效率。
支持医疗集团多院区统一管理,实现DRG数据的集中分析和横向对比,促进集团内资源共享。
DRG(Diagnosis Related Groups,疾病诊断相关分组)是一种医保支付方式,根据患者年龄、性别、住院天数、临床诊断、病症、手术、疾病严重程度等因素,将患者分入若干诊断组进行管理。医保部门按照DRG组别付费标准向医院支付费用,实现"同病同价",促使医院主动控制成本、提高医疗质量。
系统通过三重机制提高入组准确率:1)病案首页质控:智能校验诊断编码、手术编码的完整性和规范性;2)AI智能分组:基于CHS-DRG分组方案,采用AI算法精准分组;3)医生端助手:实时提醒医生完善诊断信息,支持模拟分组验证。通过事前质控、事中提醒、事后分析的全流程管理,入组准确率可达95%以上。
系统通过以下方式帮助医院控制医保费用:1)预分组预测:入院时预测DRG组别和费用标准,提前制定诊疗计划;2)费用监控:实时监控费用消耗进度,超支时自动预警;3)盈亏分析:分析各科室、病组盈亏情况,找出超支原因;4)诊疗优化:推荐最优诊疗路径,在保证医疗质量前提下控制费用。通过精细化管理,可有效降低医保超支和扣款风险。
请填写真实信息,我们将在 1 个工作日内与您取得联系
 联系我们
联系我们
 电话咨询
电话咨询

 在线咨询
在线咨询



 联系我们
联系我们