查看:590次 发布时间:2025-04-23 09:43
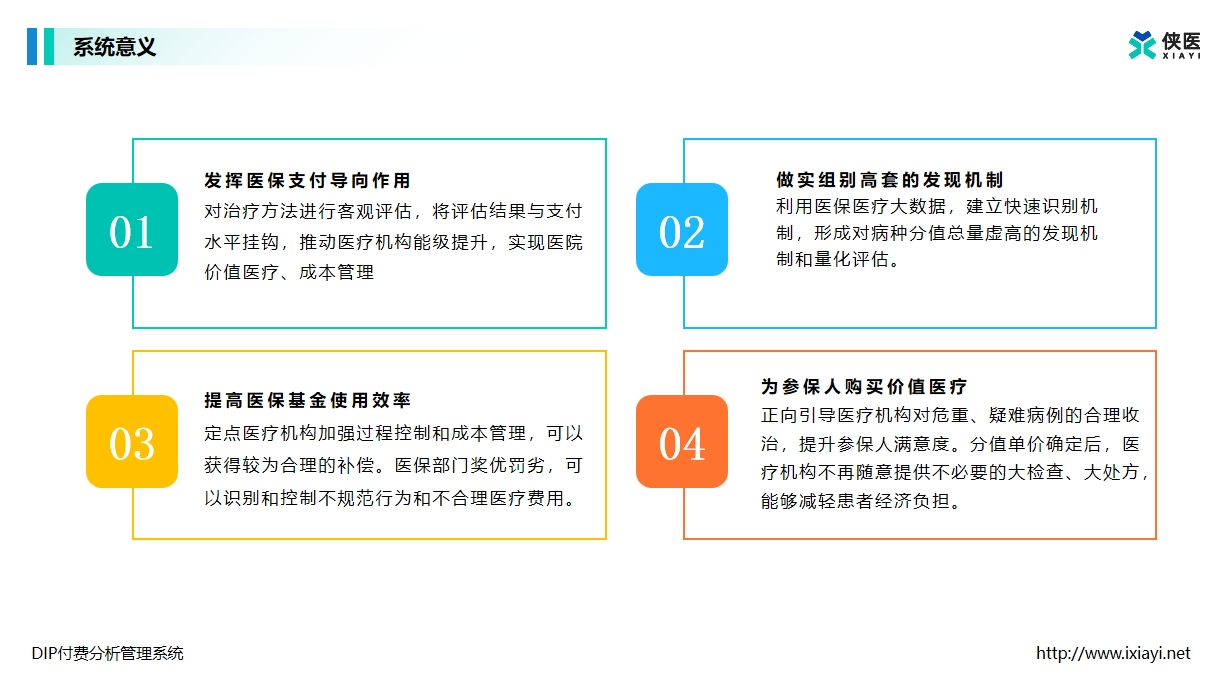
在三级医院绩效考核压力与日俱增的当下,DIP付费改革的数字化转型正在掀起医疗管理的效率革命。这种基于大数据的病种分值付费模式,究竟如何让医院实现'既要服务质量又要运营效益'的双赢局面?让我们揭开它的智慧内核。

传统医保支付就像'手工记账',每个项目都要人工核对。而DIP的智能分组引擎,通过AI算法将数万份病案首页数据自动归类,病案首页质控准确率提升40%。某三甲医院应用后,医保结算周期从15天缩短至3天,医护人员终于能专注临床诊疗。
对比项 | 传统支付 | DIP模式 |
|---|---|---|
病种分组耗时 | 5-7工作日 | 实时完成 |
成本预测误差率 | ±25% | ±8%以内 |
临床路径优化频率 | 年度调整 | 动态迭代 |
在消化内科试点中,智能分析系统发现早期胃癌患者的辅检项目存在20%冗余。通过临床路径优化,在保证疗效前提下,单病种成本下降12%。这种数据驱动的精细化管理,让医院在DRG/DIP改革中始终保持主动权。

某省级医院引入的决策支持系统,能基于历史数据预测未来3个月的病种费用分布。当系统预警膝关节置换病例可能超支时,智能分组引擎自动推荐更优的耗材组合方案,帮助科室将均次费用控制在标杆值范围内。
通过将病案首页质控数据与绩效考核挂钩,某三甲医院实现CMI指数提升0.15的同时,药占比下降5个百分点。这种'数据说话'的管理方式,让临床科室从'被动管控'转向'主动优化'。
针对医疗机构的数字化转型需求,我们提供DIP智能运营整体解决方案,涵盖病案质控系统、成本预测模型、临床路径优化工具等核心模块,助力医院在医保支付改革中抢占先机。





请填写真实信息,我们将在 1 个工作日内与您取得联系
 联系我们
联系我们
 电话咨询
电话咨询

 在线咨询
在线咨询



 联系我们
联系我们